| 【Ⅰ】各種動脈系疾患の解説 |
《A》末梢動脈閉塞性疾患
血管がつまる病気は脳あるいは心臓の血管がつまることと思っておられるかたが多いようですが、手や足の血管もつまることがあります。手や足へいく血管、すなわち四肢の動脈が徐々につまってくる慢性動脈閉塞症では、閉塞性動脈硬化症とビュルガー病の両者が代表的なものです。その他、大動脈炎症候群、ベーツェト病、外傷、膠原病などに起因する動脈閉塞症もあります。
以下に各々について簡単に記します。 |
〔1〕閉塞性動脈硬化症(ASO)
この病気は文字通りの動脈硬化によって動脈が細くなったりつまってしまった結果 , 末梢への血液の流れが悪くなり、色々の症状が現れてくる病気です。従って、動脈硬化性変化が強くなってくる中高年のかた、特に男性に多く起こり、最近は食生活等の欧米化に伴って増加の一途をたどっています。
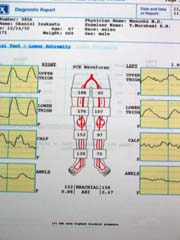
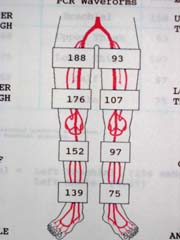
下肢血流検査
(IMEX9000) |
下肢分節的血圧測定(IMEX9000) |
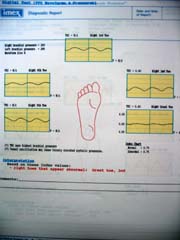
足趾血流検査
(IMEX9000) |
 |
 |
 |
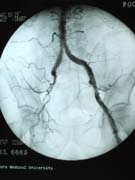
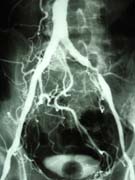
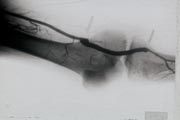
動脈造影
(右腸骨動脈閉塞) |
動脈造影
(左腸骨動脈狭窄) |
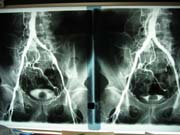
術前後の動脈造影
(左腸骨動脈) |
 |
 |
 |
|
主な症状は次の4種類です(Fontainの分類): |
①手・足のシビレ感あるいは冷たい感じ。
②間歇性跛行(かんけつせいはこう)
ある程度の距離を歩くと下肢、多くはふくらはぎの筋肉痛が起こり、歩行不能となりますが、歩行を中止すればほんの二・三分間で再び歩くことが出来るようになる症状です。
③安静時疼痛(あんせいじとうつう)
なにもしていない安静時でも手・足の痛みが強く、特に夜間になると増強するのが特徴です。
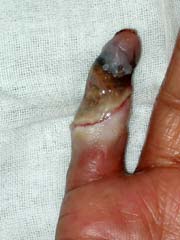
④潰瘍・壊死(かいよう・えし)
主として手・足などに痛みの強い潰瘍が出来たり手・足がくさってくる(壊死)症状です。
|
治療:
|
軽い例では薬および歩行訓練・禁煙等で良くなる場合も多く、最近では非常に効果の強い薬が開発されています。
また、「血管内治療」といって動脈のなかにバルーン(風船)付きのカテーテルを入れて先端についている風船をふくらませて閉塞部位を拡げる方法が一般的となっています。
この方法の他に従来より行われているバイパス手術を行わなければならない時もあります。
どんな治療を行っても“たばこ”をすっていては意味がありません。タバコに含まれているニコチンは血管を細くさせて血の巡りを悪くする作用が強いからです。『禁煙』が最高の薬であることをお忘れなく。 |
|
|
〔2〕ビュルガー病(TAO)
ビュルガー病は血管の壁に原因不明の炎症が起こり、そのため血管が閉塞してゆく病気です。30歳~50歳の比較的若い男性に多く、しかもヘビースモーカーに起こり易く、前述の閉塞性動脈硬化症とは異なり、閉塞する部位も四肢の末梢部の細い動脈(時に静脈)に多発するのが特徴です。最近では、原因は判りませんが、この病気そのものが少なくなってきています。
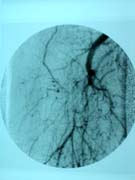
右大腿動脈閉塞(TAO) |
ビュルガー病の側副血行路 |
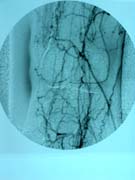
膝窩動脈バイパスの血管造影 |
 |
 |
 |
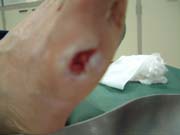
潰瘍(治療前) |
潰瘍(治療後) |
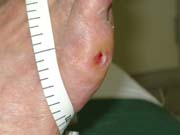
壊死 |
 |
 |
 |
症状:
主な症状は次の4種類ですが、病気が進行するにつれ①から②へ、②から③へと変っていく ことが多いようです。
①しびれ感・冷感ときに無症状
動脈が閉塞することにより、手・足の血行が悪くなり、手指・足趾にしびれ感や冷感を訴えます。急激な運動や歩行の直後などに初めてこれらの症状が出現して、動脈閉塞症の存在が疑われる場合も多いようです。皮膚そのものの変化として、皮膚・皮下脂肪の萎縮(一種のやせ)、脱毛などが初発症状の事もあります。このの初期の時期に発見すれば、禁煙を主とする一般療法のみで良くなる可能性があります。
②間歇性跛行(かんけつせいはこう)
一定の距離を歩行したのち、下肢の特定の筋肉に痛みや硬直を起こして歩けなくなりますが、ごく短時間の休息で再び歩けるようになる症状です。このような症状は、下肢の安静時には辛うじて血流が保たれていますが、歩行時には下肢の末梢(ふくらはぎ・足)へ十分な血液(酸素)が供給できなくなるために起こってくるわけです。間歇性跛行があると下肢切断の危険が迫っているとの考えは誤りで、後述する治療で症例の80%は悪化を防ぐことができます。
③安静時疼痛
②の間歇性跛行よりもっと血行が悪くなると、安静時にも血液(酸素)の供給が不足して痛みが起こるようになります。このような状態になると、足・足趾の潰瘍・壊死が起こりやすくなるため、色々の治療を早急に行う必要があると共に足・足趾の手入れ(フットケア)が大切となります。
④潰瘍・壊死
小さなキズがもとで潰瘍となったり、あるいは、圧迫を受け易い場所たとえば足趾の先端部などの血流の悪いところから皮膚の潰瘍や壊死が生じます。血流が悪いため治りが悪く、痛みも強烈で、患部も広がる傾向が強いので、足・足趾の切断につながる可能性が大きく、すぐに適切な治療を行う必要があります。
治療
ビュルガー病の治療は一般的治療、薬物的治療、手術的治療の三者が有ります。閉塞する部位が末梢の細い動脈であることが多いこの病気では、手術的治療の対象となる例が非常に少なく、一般的治療および薬剤による治療にたよらざるをえません。しかし、この両者の治療でかなり好転する事も事実です。
一般的治療としては、禁煙、歩行訓練、保温が主で、中でも血管を収縮(縮めて細くする)させる働きの強い“たばこ”をやめる事により、殆どの症例でその症状がある程度までは良くなってきます。
薬を服用する薬物的治療には色々の薬があります。血管を拡げる薬剤(血管拡張剤)と血液を固まり難くする薬剤(血小板凝集抑制剤)の両者が主なものです。
|
〔3〕その他(大動脈炎・ベーチェット病・外傷・膠原病等)
(A)大動脈炎症候群(高安動脈炎)
大動脈症候群は若い女性に多くみられる原因不明の特殊な動脈炎で、大動脈およびその主要分枝が狭窄・閉塞・拡張等の病変を起こす疾患です。1908年に高安 右人先生が世界で初めてこの病気を報告されたので、高安動脈炎(古くは高安病あるいは脈無し病)とも呼ばれています。
従いまして、多くは胸腹部の大動脈自身が狭窄ないし閉塞するのですが、その枝である上肢の動脈や下肢の動脈が閉塞する事もあります。
治療は動脈炎という炎症を抑える治療と外科的に狭窄ないし閉塞を改善する治療(血行再建術)があります。
(B)ベーチェット病
原因は不明ですが、粘膜・皮膚・眼の領域にとどまらず関節・腸管・神経・血管などの身体のあらゆるところを侵していく病気です。主要罹患部位および・症状により、腸管ベーチェット病・神経ベーチェット病・血管ベーチェット病と呼ばれています。
血管ベーチェット病では動脈のみならず静脈にも閉塞や拡張を起こし、動静脈の血栓性閉塞や動脈瘤を発症します。
治療は抗凝固剤・副腎皮質ホルモンなどによる薬物的治療とバイパスなどの血行再建術および動脈瘤に対する種々の手術的治療があります。しかし、この病気が難治性であることや再発することが多い等の理由によりその成績・予後は不良です。
(C)外傷
血管そのものだけを傷つけることは手術中や検査中に起こる偶発事故以外は殆どありません(医原性血管損傷)。
いわゆる血管損傷(外傷)と言いますのは刃物により血管が直接的に傷つけられる例、挫傷・捻挫・打撲等による血管の切断・引きちぎれあるいは血栓性に閉塞させられる例、血管が破裂させられる例などが殆どです。専門的には血管の完全離断、側壁損傷、内膜亀裂、血管壁解離、血管攣縮、動静脈瘻などに分類されています。
多くは急性例ですので、緊急的に損傷部位を種々の方法により修復します。
ただ、稀な事ですが、過去の鈍的外傷(長時間の圧迫とか軽い打撲の繰り返し)により血管の内膜にキズがつき血栓性閉塞を起こす例もありますので、医師に受診の際には過去の外傷の有無・職業についても詳しく報告して頂くことも大切です。
(D)膠原病
膠原病は“結合組織と血管の病変を主座とし、自己抗体を高頻度に伴う多臓器性の慢性難治性疾患”と定義されています。簡単に言えば結合組織系の病変の総称と解釈されます。従って、膠原病のなかには、リウマチ熱・慢性関節リウマチ(RA)・結節性多発動脈炎(PN)・全身性エリテマトーデス(SLE)・皮膚筋炎(DM)・全身性強皮症(SD)・シェーグレン症候群などが含まれています。これらの膠原病諸疾患のなかで、血管病変のみを特徴とするのは結節性多発動脈炎(PN)のみで、その本態は筋型動脈の壊死性血管炎です。その他、RAやSLEなどもPNと同じように壊死性血管炎を生じますが、ごく限られた例のみです。
いずれにしろ末梢の細動脈に血管炎が起こることが多いので、主幹動脈の閉塞症状を呈する場合は少なく、皮膚などの潰瘍形成などが主症状です。
従いまして、その治療も原病の治療も含めて薬物的治療が最優先となります。
|
〔4〕慢性動脈閉塞症の治療ならびに生活管理
慢性動脈閉塞症の代表的な疾患である閉塞性動脈硬化症やビュルガー病等に対する治療方法ならびに生活管理はほぼ共通しているので、ここにまとめて記します。
慢性動脈閉塞症に対する治療は【Ⅰ】生活管理を含めた一般的治療、【Ⅱ】薬物的治療、【Ⅲ】手術的治療の三者に大別されます。
【Ⅰ】一般的治療ならびに生活管理
主なものは①禁煙②歩行訓練③保温④フットケア⑤危険因子の除去などです。
①禁煙
たばこはその中に含まれるニコチンが血管を収縮(縮めて細くなる)させて局所の血流を低下させるとともに、一酸化炭素によって血管が血液と接している面の細胞(内皮細胞)を傷つけて血管をつまりやすくする働きを持っています。従って、ビュルガー病はもちろんのこと閉塞性動脈硬化症などの動脈が慢性的に閉塞している疾患は全て禁煙のみで症状が良くなる例が多いのも事実です。
『禁煙が最高の薬』であることを忘れないでください。
②歩行訓練・運動訓練
毎日少しづつ歩行距離を延長したり、歩行速度を徐々に速めたりする事により、閉塞部をバイパスしている細い血管(側副血行路)の発達を促進させますので、毎日の無理をしない程度の歩行訓練は非常に大切です。しかし、足などに潰瘍がある場合は潰瘍が治るまで歩行訓練を行わないほうが良いでしょう。また、閉塞部位により、いろいろの下肢の運動方法が考案されていますので、専門の先生による指導を受けて頂くのが望ましいことです。
③保温
冬季や気温の低い時は屋外での運動は無理に行わず、室内での運動に変更してください。また、夏季では、冷房の効きすぎにも注意してください。手足が冷たいため患部(主に手・足)を過度に温めますと、加温部の酸素の需要が増えますが、血行が悪いため必要にして充分な酸素が供給されません。その結果、局所が悪化する可能性もありますので、普通程度の保温を守ってください。
④フットケア
血行の悪い足に少しのキズでもつけますと、急激に悪化して潰瘍次いで壊死(えし)へと発展していきます。従って、これらの合併症を防ぐため日常の足の手入れが必要となってきます。
ⅰ)毎日、起床時に足を観察し、僅かの変化が現れても放置しないで直ぐに医師に受診すること。
ⅱ)毎日足を洗い、よく乾燥させておくこと。
ⅲ)爪の手入れを怠らないでください。なかでも深ヅメには注意してください。血の巡りの悪い足趾(足の指)に深ヅメをしたキズから細菌が入り爪周囲炎から爪周辺部の潰瘍へと発展して例が多いからです。このほか、靴ずれ・たこ・魚の目・いぼ等が化膿して潰瘍・壊死になることもありますので注意してください。
ⅳ)靴の注意も大切です。毎日、外出時には、先ず、靴の中に異物があるか否かを点検してから靴をはいてください。足にあった靴をはき、中敷きをいれた靴をはくことも有用です。
⑤危険因子
前述の喫煙が最大の危険因子であることは言うまでもありません。その他、糖尿病・高脂血症・高血圧症・肥満・運動不足・ストレスなども下肢の血流を悪くしていく危険因子ですので、これらの危険因子をできるだけ改善してください。
【Ⅱ】薬物的治療
血管拡張剤(血管を拡げる働きのある薬)と血小板凝集抑制剤(血液を固まらせる作用のある血小板の働きを抑えて、血液を固まり難くする薬)の両者が代表的なものです。
これらの薬剤の使い方は専門の医師の判断によらなければなりませんので、自分の勝手な判断で服用しないでください。
【Ⅲ】手術的治療
一般的治療および薬物的治療の他に薬物的治療が効果の無い例のうちで、手術可能な動脈閉塞状態でしかも身体の全身状態が良好である症例には以下の手術的治療を行うこともあります。
閉塞性動脈硬化症では、『血管内治療』といって皮膚を大きく切らないで動脈の中にカテーテルの先端に風船をつけたバルーン(風船)付きカテーテルを挿入して閉塞部を拡げたり(動脈拡張術)、厚くなっている動脈の内膜(アテローム)を切除・摘出したりします(アテレクトミー)。最近では、この方法が全盛で、特に奈良県立医大放射線科(吉川 公彦教授)はこの方法の第一人者であることを申し添えます。
このような血管内治療では上手くいかないと判断された場合とかこの治療を行ったが成功しなかった症例には従来より行われているバイパス手術を選択するのが一般的です。
ビュルガー病では、血管を収縮させる神経(交感神経)を薬剤で麻痺・傷害させて血管が拡がったままにしてしまう交感神経ブロックやバイパス手術が行われることもあります。しかし、ビュルガー病に対するバイパス手術の成功率は極端に低いのが現状です。従って、ビュルガー病に対する治療は一般的、薬物的治療に頼らざるをえません。
その他の動脈閉塞症に対しましては、膠原病を除いてバイパス手術がよく行われています。
【Ⅳ】血管新生療法(注入)
従来の治療では好転させることができなっかた重症の虚血肢に対して、血管を新生させたり側副血行を増加させたりして血流を改善させる血管新生療法は主に遺伝子治療と細胞移植療法に大別されます。
遺伝子を利用する治療は色々の分野で行われつつあります。末梢血管外科領域でも主として大阪大学遺伝子治療グループで研究され、臨床的に施行されています。
肝細胞増殖因子(HGF:Hepatocyte Growth Factor)というたんぱく質の遺伝子をドーナツ状に加工したプラスミドDNAをベクターとして使われています。このHGF遺伝子プラスミド・ベクターを患肢の筋肉に数回注入して、新しい血管を再生させることにより血行を改善する治療法です。すでに臨牀に使用されてかなりの効果が認められ、これからの発展が期待されています。
細胞移植療法は自分の骨髄液あるいは末梢血を採取して加工した後に虚血部筋肉にこれらを注入する方法です。上記の遺伝子治療と同じようにかなりの効果が期待されている新しい治療法です。関西医大を始めとして多くの大学で研究され、臨牀にも使用されています。
《B》機能性動脈疾患
動脈が閉塞する原因らしい器質的な障害が無いにも拘らず一時的な末梢動脈の血行障害を機能的末梢動脈障害とよんでいます。レイノー症候群のような血管収縮を主とする疾患群と血管拡張を主とする疾患群(肢端紅痛症など)に分類されます。
〔1〕レイノー症候群・レイノー病
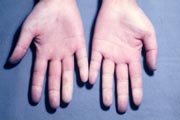
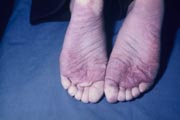
レイノー症候群とは何らかの刺激により四肢先端の細小動脈が痙攣的に細くなり、手指ないし足趾の皮膚が一次的に変色する症状(レイノー現象)を起こす疾患群の総称です。
レイノー現象:
寒さとか冷えなどの刺激あるいは精神的緊張によって、手や足の指の色が突然変る現象をレイノー現象といいます。典型的な例では、手・足の指が急に白くなり(蒼白)、次にいわゆるチアノーゼ(赤紫色)に変り、真っ赤になってから元の色に戻るというような3段階の色の変化を示します。ところが、白くなるだけで、直ぐに元の色に戻る軽い例の方が多いようです。
このレイノー現象は、冷えとか精神的緊張等のちょっとした刺激で手とか足の指の血管が急に細くちぢんでしまい、指の血のめぐりが一次的に悪くなるために起こります。この発作のあいだ、患者さんは指の痛みやシビレを訴えられます。
このようなレイノー現象を起こす原因が判らない例をレイノー病(一次性レイノー症候群)、原因となっている病気が判っている場合をレイノー症候群(二次性レイノー症候群)と呼ばれています。前者のレイノー病では、両手の指に対称的に起こることが多く、めったに指が腐る事はありません。一方、後者のレイノー症候群では、1本ないし2本の指に起こる事が多く、その原因が膠原病であることがかなり多いようです。その他、慢性動脈閉塞症でも起こる事があります。職業的に起こる有名なものとして、チェインソーとか削岩機などの振動工具の使用で起こる白ろう病(振動工具病)もこの病気の一つです。
何らかの原因で起こっているレイノー症候群では、原因に対する治療が大切です。たとえば、膠原病より起こっているものであれば、膠原病の治療を、振動工具が原因と思われる例では振動工具の使用を中止するという具合です。
一般的には、レイノー現象は温めると良くなるものですが、手足の指はもとよりからだ全体を冷やさないことが大切です。その他、血管を拡げる薬、交感神経という血管の運動を調節している神経をブロックする薬などが使われています。しかし、全ての人に必ず効果があるとは限りません。
最後に是非憶えていて頂きたい事は、前述のように、原因の判らないレイノー病では手足の指が腐ることは先ずありません。しかし、膠原病などで起こっているレイノー症候群では、指先が腐ってくることもあります。従って、このようなレイノー現象を訴えておられる方は必ず医師の診察を受けて頂き、適確な治療を受けることが最も重要なことです。
レイノー現象(手指) |
レイノー現象(足趾) |
レイノー現象(正常手との比較) |
 |
 |
 |
|
|
|
|
|
|
〔2〕肢端紅痛症
この病気は前述の血管が収縮するレイノー症候群とは異なり、逆に血管が異常に拡張する事により色々の症状を呈する疾患です。かなり稀な疾患で、原因は判りません。その症状は高温・運動・下垂などにより発作的に起こる四肢末端の皮膚の痛み・発赤・皮膚温上昇などです。痛みは灼熱性で、加温により症状が誘発されたり、悪化したりするのが特徴的です。レイノー症候群と同じように原因不明の一次性と種々な血管の疾患あるいは血球増多症などの病気を持っていて起こる二次性があります。いずれにしろ四肢の加温や血管の拡張を誘発する因子を避けることが大切です。二次性の肢端紅痛症では原因に対する治療が必要となります。
〔3〕カウザルギー
打撲や捻挫等の外傷を受けてから数日~数週間後に徐々に発症し、受傷部付近からその末梢側に色々の程度の痛みや栄養障害を訴えます。末梢神経の損傷が原因で、交感神経の働き方に異常を来たしたためであろうとされています。治療は早期治療が最も重要で、治療開始が遅れますと回復が望めなくなる場合もあります。種々の方法による交感神経ブロックが奏功する事が多いようです。
《C》動脈瘤
動脈瘤は、動脈の壁が主として動脈硬化性変化により弱くなり限局的にコブ状にふくれる疾患で、からだのどの部位にも発生します。胸部および腹部の大動脈に多く発生します。
動脈瘤が起こる場所および動脈瘤の壁の構造により次のように分類されています。
1)発生部位による分類
胸部大動脈瘤:心臓から出た胸部大動脈の色々の部位に出来たもの。
腹部大動脈瘤:腹部の大動脈に出来たもの。
内蔵動脈瘤:肝臓・胃・腸などに栄養を送っている腹部の内蔵動脈に起こったもの。
頚動脈瘤:首にある頚動脈に出来たもの。
末梢動脈瘤:四肢の動脈に出来たもの。
2)動脈瘤の壁の構造による分類(動脈瘤の出来かたによる分類)
真性動脈瘤:動脈の壁の構造を全て持っているもの。
仮性動脈瘤:動脈瘤の壁が本来の動脈壁の成分を持っていないもの。
解離性動脈瘤:動脈の壁自身がはがれてその剥がれた部分に血液が入り瘤が出来たもの。
動脈瘤が出来る原因の殆どは動脈硬化によるものですが、前述の大動脈炎症候群などの炎症性動脈瘤や細菌感染による細菌性動脈瘤あるいは外傷により発生した動脈瘤などがあります。
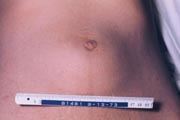
症状はほとんどありませんが、腹部や四肢に出来た動脈瘤では脈をうつような拍動のある腫瘤として触知されるので来院されたり、動脈瘤の圧迫による痛みなどで受診される事が多いようです。しかし、破裂して緊急来院次いで緊急手術を受けられる事もそう珍しくはありません。
発生部位や原因にかかわらず動脈瘤はある程度大きくなると破裂する可能性が大きいので、専門医に診察して頂き、手術が必要と診断された場合は躊躇無く手術に踏み切られることが大切です。
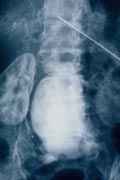
手術は動脈瘤の切除後人工血管移植が一般的ですが、最近では腹部あるいは胸部を切開することなくカテーテルを用いて動脈瘤の治療を行う方法も採用されつつあります。
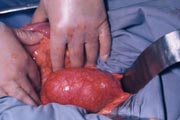
動脈瘤による腹部の膨隆 |
腹部大動脈瘤の腹部所見 |
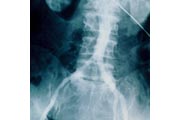
術前の腹部大動脈造影 |
 |
 |
 |
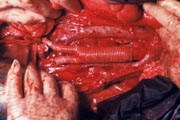
腹部大動脈瘤の手術所見 |
大動脈瘤切除後人工血管移植 |
術後の腹部大動脈造影 |
 |
 |
 |
《D》血管奇形(血管形成異常)
成人型血管が形成される胎生期に動脈・毛細管・静脈・リンパ管などの形成に混乱が起こった結果、これらの脈管に形成異常が生じたものです。
血管奇形はその形・程度・広がりなどが複雑で、はっきりとした分類は出来ませんが、一応、1)血管腫 2)血管腫瘍 3)動静脈瘻 4)リンパ管腫の4つに分類している学者が多いようですので、それに準じて簡単に記します。
1)血管腫
複雑な専門的な分類は省略しますが、静脈から生じた静脈性血管腫および毛細血管から生じた血管腫が多いようです。
最も一般的なものは身体の表面にできる赤いアザ状の単純血管腫(いちご状血管腫・赤ブドウ酒様血管腫等)ですが、その他に皮膚・皮下組織の腫瘤として気がつく事が多い海綿状血管腫や蔓状血管腫などがあります。
治療は切除・摘出、種々の手段による凝固療法等があります。しかし、血管腫の診断あるいは治療法方の選択は非常に難しく、専門医に受診して決めていただくことが非常に大切です。
2)血管腫瘍
グロームス腫瘍、血管細胞腫、血管肉腫などがありますが、余りにも専門的ですので省略します。
3)動静脈瘻
動静脈瘻というのは動脈と静脈の間に正常では存在しない交通路のことを言います。
このような動静脈間の異常交通路(動静脈瘻)がありますと、動脈血がこの異常交通路を経て静脈の中に入り、色々の症状を発現させて動静脈瘻という疾患になるのです。
動静脈瘻には生まれた時より存在している先天性と外傷などにより生じた後天性の二者があります。
症状は動静脈瘻がある部位、その範囲・程度・期間などにより異なりますが、疼痛、灼熱感、拍動性腫瘤(脈をうつかたまり)などを訴えられる例が多いようです。
治療は動静脈瘻の程度・部位・大きさなどにより大きく異なりますので、専門医の判断にお任せすべきです。
4)リンパ管腫
リンパ管腫はリンパ管より発生した良性腫瘍が殆どで、その発現頻度は血管腫より少なく、先天性の例が多い。悪性リンパ管腫(乳房切断術後に起こる上肢のリンパ浮腫に続発するリンパ管肉腫)もありますが、非常に稀です。
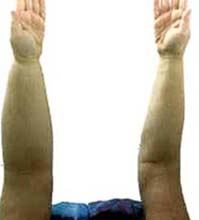
左上肢の二次性リンパ浮腫 |
左下肢の二次性リンパ浮腫 |
左上肢の一次性リンパ浮腫 |
 |
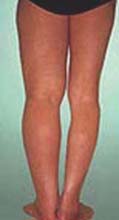 |
 |
|
|
|
|
|
|
【定義】
リンパ浮腫は『組織内で作られたリンパ液を血管と同じように心臓方向に運ぶ管すなわちリンパ管が何らかの原因にのため閉塞して組織液が以上に溜まり、“浮腫”(むくみ)・慢性炎症・繊維化を来たした状態』と定義されています
リンパ浮腫には比較的珍しい一次性(原発性)と数多く見られる二次性(続発性)とがあります。
一次性(原発性)は生まれつきリンパ管やリンパ節の発育が悪かったり、欠損していたりしているためにリンパ液が心臓方向に運ばれないのでいろいろの障害を来たします。
二次性(続発性)はリンパ浮腫の90%を占め、乳癌・子宮癌・直腸癌・前立腺癌等の手術後にしばしば起こります。しかし、乳癌や子宮癌の手術を行われた全ての人に起こるわけではなく、約5%に発生すると言われています。
このようにリンパ液が中枢部(心臓方向)に運ばれないために次のような症状・所見が起こるわけです。
【症状・所見】
種々の手術後に起こる二次性(続発性)リンパ浮腫が圧倒的に多いので、主としてこれの症状を記します。
リンパ浮腫の基本的な症状は皮膚の色の変化も無く、痛みも無い一側の上肢あるいは下肢の“はれ”(むくみ)です。
始めのうちは生活にも支障が無いので放置されている場合が多いのですが、そのうちに急に発赤・腫れの増強・痛み・全身の発熱等を伴う蜂窩織炎やリンパ管炎えお発症する事があります。
リンパ浮腫を起こしやすい手術を受けられる患者さんは、あらかじめ、手術前に説明を受けておられる事が多いので、余り心配されないようです。
治療は早い程酷くならないようですが、次に記します日常の注意が大切です。
【日常生活での注意】
1)腫れている上肢や下肢を出来るだけ動かせて、リンパ液の流れを良くすることです。従って、腕や足の関節を可能な限り動かすことやストレッチが有効です。また、入浴後などには手・足の付け根の方向に向かってマッサージをすることも無駄ではありません。
2)原則として冷やさないことです。循環が悪くなっている四肢を冷やしますと更に循環が悪くなり、むくみを強めるからです。
3)むくんでいる手や足に強い負担をかけないようにしてください。また、免疫力の低下が蜂窩織炎等を起こしやすくするので、身体全体にも強い負担(過労・睡眠不足等)をかけないで下さい。
4)傷を受けないこと・虫に刺されないこと。リンパ液が溜まっている手・足に傷を受けたり、虫にさされたりしますと、急激に化膿して蜂窩織炎(受傷局所を中心にして発赤・疼痛・腫脹等の炎症所見が皮下組織に蜂の巣のように広がっていく病気)になることがあります。勿論、全身的な高熱も出ます。
【治療方法】
リンパ浮腫に対する治療法として(Ⅰ)保存的治療(薬・マッサージ等)と(Ⅱ)手術的治療があります。
(Ⅰ)保存的治療
リンパ浮腫に対する治療は殆どこの保存的治療に頼っているのが現状です。
発症早期に治療を開始しますと、慢性化を遅らせる事が出来ますので、早期治療は非常に大切です。残念な事ですが、現在のところ完全に治す治療法はありませんが、以下に記します治療を気長に、まめに続ける事で半永久的に良好な状態を保てる場合が圧倒的に多いのも事実です。
手術によって閉塞あるいは切除されたリンパ管は再生しませんので、新しく出来た数少ない経路(バイパス)に多量のリンパ液を流させることが主目的です。従って、原則的には静脈血栓症の保存的治療と同じですが、一応、次に記します。
1)手足を挙げたり、マッサージをしたりして、リンパ液を出来るだけ中枢部(心臓方向)に流してやることです。腫れている手足を適当に動かすことも効果があります。
2)リンパ液が溜まるのを防ぐため、弾力ストッキングを着用していつでも圧迫しておく事も有用です。
3)間歇的空気圧迫装置(ハドマー)の使用も効果があります(図参照)。
4)その他、栄養不良にならない事、太り過ぎない事、腫れている手足の付け根を締め過ぎないこと、感染予防する事、感染(発赤・痛み等)が起こった場合は早めに医師にかかる事なども重要なことです。
(Ⅱ)外科的治療
残念ながら、現在、この病気を根治させるような効果的な手術はありません。
太くなった手足の皮膚や皮下組織を切除する手術、あるいは皮膚・皮下組織の切除後に周囲の皮膚を埋め込む手術(Thompson手術)等が行われた時もあります。しかし、かえって悪化する事も多いので、現在では殆ど行われていません。
古くよりリンパ管と静脈を直接つなぐリンパ管静脈吻合術も数多くく行われていますが、その手術成績は種々さまざまで一般化していません。
|
間歇的空気圧迫装置(ハドマー) |
|
|
 |
|
|